 精神生理性不眠症 (Psychophisiological Insomnia ; PPI)について
精神生理性不眠症 (Psychophisiological Insomnia ; PPI)について
【はじめに】
眠れない、寝付いた後に目が覚めるなどといった不眠の訴えは、私たち精神科の臨床においても日常的なものですが、一般人口を対象とした疫学調査によれば、本邦における成人の20%以上が不眠の訴えを持ち、男性では3.5%、女性では5.4%が過去1ヶ月間に睡眠薬を使用していたと報告されています。
不眠をはじめとする睡眠障害の臨床像は多彩であり、睡眠障害国際分類第II版 (睡眠障害の国際的な診断基準です international Classification of Sleep Disorders-2: ICDS2)では、88の睡眠障害が分類されています。不眠の訴えを主訴とする睡眠障害は、精神生理性不眠症を筆頭に、むずむず脚症候群、周期性四肢運動障害、睡眠時無呼吸症などに代表され、その鑑別には詳細な病態の観察が必要となります。
今回は不眠症の代表である精神生理性不眠症について解説させていただきます。
(最近改訂されたICSD3では、精神生理性不眠症は慢性不眠障害に分類されています。)
【概念、病態】
精神生理性不眠症と聞くと大変難しいまたは重大な病気のように感じるかもしれません. 精神生理性不眠症とは、簡単には、「慢性の不眠症」であり、不眠以外に精神的もしくは内科、外科的、環境的な問題がない、「心理的・生理的な不眠症」と考えられます。
精神生理性不眠症は、国際的な診断基準で、1.学習された睡眠妨害連想と2.身体化された緊張を特徴とする、心理的要因を契機とした睡眠障害と定義されています。これもまた、難しいかもしれません. 詳しく解説していきます。
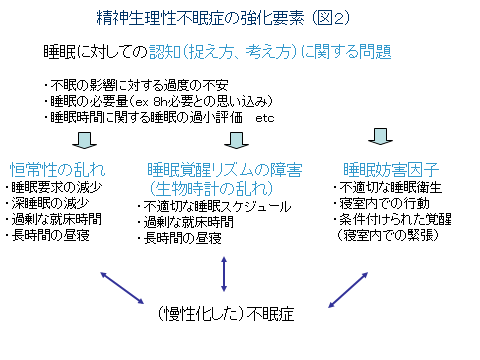
精神生理性不眠症の発症と不眠を悪化させている要因は、(図1、2)に示したようなメカニズムが考えられています。 精神生理性不眠症は、もともと不眠傾向を自覚している方に多くみられ、社会や生活上でのストレス、身体疾患などを契機に発症します。
不眠が2-3日間続くことは誰にでも起こりうる現象ですが、健康に自信がない方、元来神経質である方、完璧主義、睡眠に関する正しい知識が不足している方、誤った睡眠習慣などが基盤にある場合には、不眠の発端となった原因が消失した後も不眠症状だけが残存しやすくなります。
例えば下の図に示した様に、次の日に早起きしなくてはいけない、遅刻してはいけないなどの状況が、睡眠や眠れないことを意識する条件になり得ます。

不眠に対する心配が強いために、日中から睡眠について考えてしまうこともあります。 また、例えばうたた寝をしているときなどには、夜間にあれほど困っていた睡眠があっさりととれてしまうことがあります。 どちらの例も、睡眠や不眠に対する意識が強すぎるために生じるものと思われます。
このように、精神生理性不眠症は、睡眠や不眠に対する過剰な意識、不安を基盤にしていて、その意識や不安が不眠をさらに悪化させる悪循環の原因なのです。
さらに、不眠により不安や恐怖を繰り返し経験していると、不眠自体が大脳辺縁系への覚醒刺激要素となり、過覚醒という状態が生じると考えられます*。体は疲れているのに眠りに入れない状態や、寝不足なのに昼寝できないといった状態は、過覚醒に陥った結果である可能性があります。最近では慢性不眠症において、過覚醒が病態の中心であると考えられています。また、それらの生理学的過覚醒は、うつ病と共通したメカニズム(機序)を持つと考えられ、うつ病と不眠症が同時に発症し慢性化する原因になっていると説明されています。
*不眠症患者は健常者と比較し、覚醒に関連した部位(上行性網様体賦活系、視床下部、前頭葉など)における代謝活性が入眠期においても低下しにくいことが報告されています。また過覚醒は、睡眠が不足することによる神経細胞の過剰な発火や興奮に起因するという仮説があり、そのことが恒常的に脳機能にストレスを与え、慢性の不眠症において認知機能障害を引き起こしている可能性があると指摘されています。

【疫学】
有病率は、ICSD-2(睡眠障害の国際的な診断基準です)によると一般人口の1-2%とされており、米国睡眠障害センターにおける不眠症患者全体の15%を占めると報告されています。
また、本邦の精神神経科睡眠障害専門外来の患者統計では、全体の30%弱が精神生理性不眠症と診断されており、最も多数を占めています。
不眠症の中ではもちろんのこと、睡眠障害全体の中でも、この精神生理性不眠症は中心的な位置を占めていて、非常に多くの患者さんがいるということが分かります。
【臨床的特徴】
下記に、精神生理性不眠症のICSD-2における診断基準を示しました。
臨床症状は、入眠困難(寝付けない)、中途覚醒(途中で目が覚める)、熟眠困難(眠りが浅い)の不眠症状と、入眠前後の寝室内での身体の緊張、不眠恐怖が特徴です。不眠恐怖は先程説明致しましたが、眠れないことに対する過度のとらわれ、不安、焦燥(焦り)が強化されたものであり、精神生理性不眠症の方の多くに、日中から夜間の睡眠について過度に心配しているといった訴えを聞くことがあります。
夜間の不眠により日中の倦怠感、注意力の低下、抑うつ気分、意欲の低下を認めることも多く、特に近年、精神生理性不眠症とうつ病・状態との関連が注目されています。また、望まれる時刻の入眠は困難であるが、単調な作業中など眠りを意図しない際は入眠困難を認めず、自宅以外の方が入眠は容易であることも特徴とされています。 これらの特徴は先ほども説明いたしましたが、不眠に対する過度のとらわれや睡眠妨害連想を表現していると思われます。
元来の性格は、神経質で完全主義である傾向にあると言われていますが、原則的に不眠以外の訴えが少ないものを精神生理性不眠症とし、明らかな精神症状は認めません。
終夜ポリグラフ所見(睡眠脳波の検査)においては、入眠潜時の延長(寝付くまで時間がかかる)、中途覚醒回数・時間の増加、睡眠効率の減少、浅睡眠の増加、深睡眠の減少などが認められます。
ICSD-2における精神性理性不眠症の診断基準
1. 患者の症状は不眠症の基準を満たす(*)
2. 不眠は最低1ヶ月持続している
3. 以下の一つ以上の項目により、患者の条件付けられた睡眠困難あるいはベッド上での過度の覚醒が証明される
a 睡眠に関する過度の不安
b 望まれる時刻の入眠や計画的な仮眠の際の入眠は困難であるが、単調な作業中など眠りを意図しない際は入眠困難を認めない
c 自宅以外の方が入眠は容易である
d 眠りを妨げる思考を止めることができないことによる覚醒
e 身体的な緊張によってリラックスできずに入眠できない
4. 患者の睡眠の障害は他の睡眠障害では証明できない

【最新の診断基準について】
前述しましたが、2014年に睡眠障害国際分類が改訂されました(ICSD3).ICSD3における変更点とその経緯を簡単に説明させていただきます。
これまでは不眠症を、原因がなく起こる原発性不眠症と、うつ病、統合失調症や内科外科的疾患などに伴って生じる二次性(続発性)不眠症とに分けて考えていました。しかし、今回の診断基準ではそれらの分類はなくなり、不眠症を原因別に分けるのではなく、急性と慢性で分類することになりました。急性不眠障害、慢性不眠障害という診断名になりました。
根拠として、原疾患(不眠の原因と考えられる病気)を治療するだけでは不眠症状が改善しない例が多いこと、慢性不眠症においては原因が何かに関わらず臨床的な特徴が共通しており、治療の方法が大きく違わないこと、不眠と併存疾患の因果関係について特定することが困難な例が多いこと、などが挙げられています。
例えば以前は、うつ病に伴う不眠症は、うつ症状が改善するとともに良くなっていくと考えられていましたが、最近のデータから、うつ症状が改善した後にも不眠症状が残存し治らない例が多いことが示されています。さらに、残存した不眠症状自体がうつ病再燃のリスクファクターになることも示唆されており、不眠症状自体をうつ症状とは分けて考え、別々に治療する必要があると提唱されるようになりました。うつ病と不眠の因果関係は、うつ病が不眠を引き起こす、不眠がうつ病を引き起こす、うつ病と不眠が同時に併発するなどのバリエーションが考えられますが、まだ明確になっていません。しかし、不眠症とうつ病に生理学的過覚醒という共通した病態が生じていると考えられています。
【治療】
精神性理性不眠症は、自分の睡眠を主観的に過小評価している傾向があることが報告されています。すなわち、自分で感じている睡眠時間よりも実際には長く眠れていることや、早く寝付けていることが多いということです。 また精神性理性不眠症患者には、「一日8時間眠らなければいけない」「家族と同じように眠れるべきだ」「若い頃と同じようにぐっすりと目覚めずに眠りたい」といったような睡眠に対しての誤った考え方をしている傾向にあると考えられています。
欧米では古くから、精神生理性不眠症の根治的療法として「睡眠に関する認知(睡眠や不眠に対しての考え方、睡眠に対する自己評価)の歪み」に注目した、幾つかの非薬物療法が考えられてきました。不眠症に対して薬物をなるべく使わない治療法です。そして1990年代以降それらの方法を組み合わせた治療法が確立されています。(図3)
不眠症に対する認知行動療法(Cognitive behavior Therapy for Insomnia ; CBT-I)です。
精神生理性不眠症のメカニズムや強化要素に着目して考案され、現在効果が報告されている治療法として睡眠衛生教育、睡眠時間制限法、刺激調整法(睡眠スケジュール法)、リラクゼーション法などがあります。それらを組み合わせたものがCBT-Iと呼ばれています。
睡眠習慣を見直し、不眠に対する恐怖ついてアプローチする試みが不眠症状の再発予防効果があると報告されており、今後CBT-Iが慢性不眠症治療の第一選択になると考えられています。
一方で特に不安が強く生理学的な過覚醒を認める方や、睡眠の質が客観的に低下している方には薬物療法が有効なケースも多く認められます。薬物を用いることで、不安が軽減し、速やかな効果を期待できます。その場合にも、認知行動療法と上手に組み合わせることにより、使用する薬物を必要最低限に抑えることができれば、理想的な治療への第一歩と考えてよいでしょう。
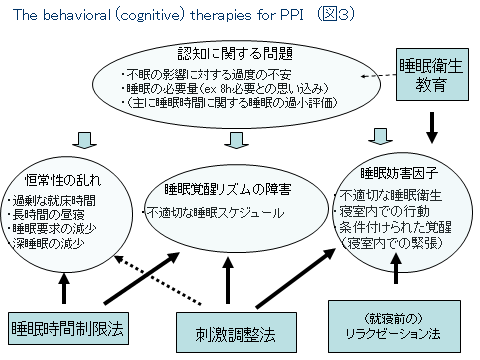
不眠症に対するCBT-Iは、個々の睡眠環境や、認知の歪みに合わせて施行してゆくのが好ましいのですが、みなさんが今日から試していただける方法があります。図に示した刺激調整法(睡眠スケジュール法)と、睡眠衛生、リラクゼーション法です。難しそうな名前がついていますが、方法は簡単です。
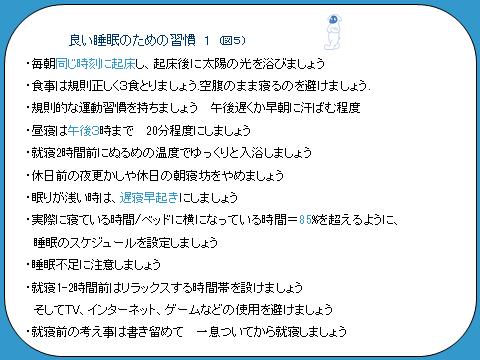
<睡眠時間制限法・刺激調整法(睡眠スケジュール法)(図4)、睡眠衛生(図5,6)>
眠くなってから就床すること、起床時刻を守ることがポイントです。長く眠ろうとして早々と就床することは、寝室内での緊張を生み、かえって眠りにつきにくくなります。眠りが浅いと感じている場合には遅寝早起きが効果的です。
ちなみに体内時計の特徴から、いつも就寝している(眠くなる時間)の2時間前は1日の中で最も眠気が少ない時間帯であることが知られています。したがって、意気込んで早くにベッドに入ってしまうことは、リズムの面から言っても良い眠りを妨げてしまうことなのです。
また、目が覚めた後で布団の中でダラダラとしてしまうことも、不眠につながります。眠気の出る時間が起床して日光を浴びた時間によってセットされるからです。寝付いた時間ではなく、起きる時刻を一定にすることが大切です。
起床後日光を浴びて14-16時間後に眠気が出現することが知られています。つまり、朝起きて日光を浴びることで初めて、その日の晩に眠るための準備ができるのです。
⇒ 実際に寝ている時間/ベッドに横になっている時間=85%を超えるように、睡眠のスケジュールを設定するのが理想です
(眠れずにベッドに入っている時間をできる限りゼロにするようにしてゆきます)
1週間後に、実際に寝ている時間/ベッドに横になっている時間=85%を超え場合は、ベッドに入る時間を15分早めてください。
例:いつも起きる(起きなくてはいけない)時間が午前7時、自分が実際に寝ていると感じている時間が6時間の場合−就床時刻(ベッドに入る時刻)は午前1時に設定します。1週間の間、床に就いている時間のうち85%以上眠れていたら(この例では、6時間中5.1時間以上眠れていると感じたら)、就床時刻を15分早めて、午前0時45分にしてください。
<睡眠衛生>
眠る前にはリラックスすることが大切です。テレビやインターネット、仕事は遅くとも就寝1時間前には切り上げましょう。
テレビや携帯電話、パソコンの画面を通して目から入ってくる光の量は十分に強いものであり、それらの光により、頭は睡眠のための準備をすることが困難になってしまいます。
そして、寝酒は禁物です。アルコールは催眠作用があるため寝付きが良くなる印象がありますが、その作用は3時間程度で消えてしまい、そのことが中途覚醒を来す原因となります。また、睡眠時無呼吸症やムズムズ脚症候群を悪化させる要因でもあります。そしてそれらが原因で睡眠が浅くなり、結果的にアルコール摂取量が増えるといった悪循環に陥ることが多くみられます。就寝前の習慣的なアルコール摂取には気をつけましょう!
寝付けない時は、学校や仕事、心配事などが頭のなかを駆け巡り、ますます眠れなくなってしまうものです。そのような時には、一旦ベッドから出て眠くなるのを待ちましょう。眠れず頭や身体が緊張してしまう、緊張が不眠をより意識させさらなる緊張を生むといった悪循環を断ち切るためです。
不眠が続いていてお昼寝をしたい方は、昼寝が夜間の睡眠を悪化させていないかに注意する必要があります。私たちが1日に摂れる深い睡眠の量は決まっています。日中に深く眠ってしまえばその分だけ夜間睡眠が浅くなり、質が損なわれてしまうのです。したがって昼寝のポイントは、睡眠を深めないこと。すなわち20分以内が良いでしょう。仮眠が1時間を超えている場合、それが不眠の原因となっている可能性もあるので、注意して下さい。
・光・音環境と睡眠
青色波長成分を多く含む環境(460-470nm)に夜間暴露すると、覚醒水準の増大、メラトニン分泌および体温下降の抑制が認められることが知られています。 青色波長成分が突出するような分光分布を有する、白色LEDの夜間使用は入眠の妨げになります。前述の通り、就寝直前までテレビを見ることや、携帯電話やタブレットを使用することは入眠を妨害します。
寝室の明るさにおいては、30lxを超えると睡眠深度の低下が認められ、徐波睡眠(深い睡眠)が減少すると報告されており、月明かり(0.21lx)より暗く、ものの形がぼんやりと認識できる0.1-1lx程度の明るさが適度であるとされています。
交通騒音は30db程度から睡眠へ悪影響があり、一般に連続音より間欠音の方が睡眠の短縮や覚醒につながる体動の増加を誘発しやすいとされています。
また、室温は夏期で25-26℃、湿度50-70%が好ましいとされています。 冬期は、冷えた寝具に入床した場合に、冷感が刺激となり血管が収縮し放熱が妨げられることで寝つきが悪くなることが報告されているため、ベッド内を保温しておくと良いと思います。
・ニコチンと睡眠
煙草に含まれるニコチンは覚醒作用を有し、その効果は数時間持続することが知られています。就寝前や中途覚醒時の喫煙はリラックス効果はあっても、睡眠の妨げになってしまいます。
厚生労働大臣が提唱する、健康づくりのための睡眠指針2014がとても参考になりますので、ご覧ください。
http://www.mhlw.go.jp/file/04-Houdouhappyou-10904750-Kenkoukyoku-Gantaisakukenkouzoushinka/0000042751.pdf


<リラクゼーション法>
自律神経に直接働きかけるリラクゼーション法は、日中より生理的過覚醒を来している(特に若い)不眠症患者さんに対して有効な手段です。中でも自律訓練法は、不眠症患者以外にも就寝前のリラックス法として有用であるとされています。就寝直前まで仕事をされている場合や、心配事がある場合には生理的過覚醒になりやすい状態であると考えられますが、就寝前のリラクゼーションが有用であるケースが多いと報告されています。上記した睡眠スケジュール法の実施が難しいと思われる場合が多いかもしれませんが、リラクゼーション法だけでも十分に効果があります。CBT-Iの中で最も効果の出やすい方法であるという報告もあります。
・自立訓練法
注意の集中や自己暗示の練習を段階的に行うことで、全身の緊張を解除し、心身の状態を自己調整できるようにする方法。リラックスした状態では、手足は温かく重たく感じます。そのことを利用し、両腕、脚が重い、温かいという暗示を順番に進めてゆくことで、リラックスした状態を引き起こせるように訓練する方法です。
・漸進的筋弛緩法
筋緊張の状態を認識させ、その緊張をいかに制御するのかを学習する方法です。初めに特定の筋肉を収縮、弛緩させ、筋緊張が解除されてゆく際の感覚を覚えます。最終的に、全身の筋肉を体系的に弛緩させてゆきます。それにより睡眠の障害となる持続性の筋緊張を避ける方法を学び、過覚醒状態を和らげてゆくことが目的です。
エドモンドジェイコブソンにより開発された方法(文部科学省のHPより引用・改変)
http://www.mext.go.jp/a_menu/shotou/clarinet/002/003/010/004.htm
□ 基本動作
各部位の筋肉に対し、10秒間力を入れ緊張させ、その後ゆっくりと15-10秒間脱力・弛緩させます。姿勢は、椅子に腰掛けるもしくは、横になってリラックスした状態で行います。気が散らないように、目を閉じると良いでしょう。楽に呼吸しながら、リラックスして行ってください。
□ 身体の主要な筋肉に対し、以下の基本動作を順番に繰り返し行ってゆきます。各部位の筋肉が弛緩してくるので、弛緩した状態を体感・体得してゆきます。(筋肉が緊張した時の感じと、緩んできた時の感じの違いを味わうようにして下さい)就寝15分前ぐらいに行い、眠気を感じたらベッドに入りましょう。
1.両手/両腕を伸ばし、手の平を上にして、親指を曲げて力を入れ、筋肉の緊張を感じながら10秒間握りしめてください。手をゆっくり広げ、膝の上に置いて、15-20秒間脱力・弛緩させます。その際に、筋肉が緊張した時の感じと、緩んできた時の感じの違いを味わうようにして下さい。
2.上腕/ 脇を締めて、握った拳を肩に近づけ、曲がった両上腕全体に力を入れ10秒間緊張させ、その緊張を味わってください。その後ゆっくりと腕の力を抜き、呼吸を楽にしながら、腕を下ろします。15-20秒間、脱力・弛緩させます。
3.背中/握った拳を肩に近づけ、曲げた両上腕を外側に広げ、脇を開き、肩甲骨を引き上げ力を入れ、10秒間緊張させて下さい。その後ゆっくりと息を吐きながら力を抜き、腕を元の位置に戻し手を膝の上に置いて下さい。15-20秒間、脱力・弛緩させます。ゆっくりと筋肉が弛緩してゆく感じを味わってください。
4.肩/両肩をあげ、首をすぼめるように肩に力を入れ、10秒間緊張させて下さい。その後ゆっくりと力を抜き両肩を落とし、15-20秒間、脱力・弛緩させます。首と両肩のリラックスした感じを味わいましょう。
5.首/右側に首をひねり力を入れて10秒間緊張させて下さい。その後ゆっくりと力を抜いて首を元の位置に戻してください。15-20秒間、脱力・弛緩させます。左側も同様に行います。
頭を後ろに倒して、10秒間首の緊張を感じてください。頭を楽な位置に戻して、15-20秒間、首や肩の筋肉を脱力・弛緩させます。できるだけリラックスするようにしてください。
6.顔/口をすぼめ、唇、頬、額を顔の中心に集めるように力を入れ10秒間緊張させます。力を入れて、筋肉の緊張を味わってください。その後ゆっくりと顔面の力を抜き、15-20秒間、脱力・弛緩させます(顔面の力を抜き口をぽかんと開ける状態にします)。できるだけリラックスするようにしてください。
7.腹部/腹部に手をあて、その手を押し返すように力を入れ腹筋を引き締め10秒間緊張させて下さい。その後ゆっくりとお腹の力を抜き、15-20秒間、脱力・弛緩させます。
8.足/a:爪先まで足を伸ばし、足の下側の筋肉に力を入れ10秒間緊張させて下さい。その際に、ふくらはぎがつらないように、力の入れすぎに注意してください。その後ゆっくりと力を抜き足を元の位置に戻し、15-20秒間、脱力・弛緩させます。
b:足を伸ばし爪先を上に曲げ、足の上側の筋肉に力を入れ10秒間緊張させて下さい。その後ゆっくりと力を抜き足を元の位置に戻し、15-20秒間、脱力・弛緩させます。
9.全身/楽に呼吸をしながらリラックスして下さい。次に、大きく息を吸い込んで、1-8までの全身の筋肉に力を入れ10秒間緊張させて下さい。その後ゆっくりと全身の力を抜き、息を吐き出しながら、15-20秒間、脱力・弛緩させます。
最後に、顔から足まで身体全体の緊張を取るようにしましょう。全身の力を抜いて、30秒間程度、体全体が緩んでゆく感覚を味わってください。その際に、ゆっくり深く呼吸をすると良いでしょう。
睡眠は、生活し生きてゆくための一つの手段であります。日中に目的とする活動や行動ができていて、気分も良く落ち込みもなく、頭の働きも良好であれば、良い睡眠が摂れていると考えていただいてよいかと思います。 私たち睡眠専門医も、不眠症状を改善することよりも、不眠による日中の気分を改善してゆくことに、不眠症治療のゴールを設定しています。 睡眠のことよりも、活動のこと、自分の好きなことに目が向くようになれば、不眠症が改善してきた証拠です!




