 過眠症について
過眠症について
◆日中の眠気に困っている → 過眠症かもしれません
過眠症とは
夜間十分な睡眠をとっているにも関わらず、少なくとも3ヶ月以上に渡って日中に耐え難い眠気が生じる状態です。
その眠気のために、社会生活、学校生活に支障を生じていれば過眠症の可能性があります。
また、眠気を自覚していなくても、仕事中や授業中に(気付かないうちに)眠りに落ちているという状態も同様に過眠症の可能性があります。
日中の眠気を呈する病気
日中の眠気は様々な原因により出現します。睡眠時間が不足していたり、睡眠の質が不良であったりすることが原因となっていることも少なくありませんが、病気の場合もあります。
周囲の人から、怠けている、気持ちの問題だ、不真面目だと言われ悩んでいる方も多いかもしれません. 眠気のせいで日常生活に支障がありという方は一度受診してみることをお勧めします。
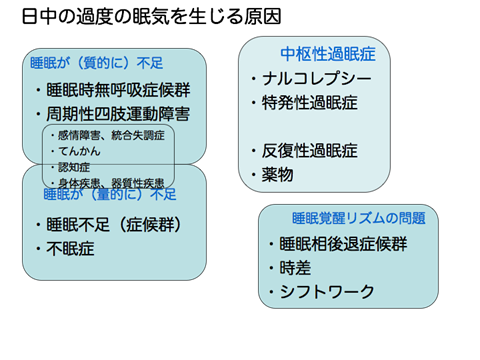
日中の過度の眠気を生じる病気には、ナルコレプシー、特発性過眠症、睡眠時無呼吸症、ムズムズ脚症候群、概日リズム睡眠・覚醒障害などがあります
図に日中の過度の眠気を生じる疾患を示しました。
 ナルコレプシー Narcolepsy
ナルコレプシー Narcolepsy
【疫学】
多くは思春期前後に発症します.30-40歳代で発症することもありますが、50代での発症は稀です。日本人に多く、600人に1人の割合でナルコレプシーが発症すると報告されています。
【病因】
神経ペプチドの一種であるオレキシン(睡眠覚醒や摂食の調整をしています)が関与していると報告されています。睡眠と覚醒のバランスを調整しているオレキシンが障害されると、睡眠覚醒の維持が困難になり結果として、起きているときは眠りに移行しやすく、眠っているときは目が覚めやすい状態になると考えられます。
【症状の特徴】
ナルコレプシーの症状は、REM睡眠(簡単には夢を見ている時の睡眠です)の起こりやすさ、REM睡眠への移行しやすさを特徴としています。入眠後すぐにREM睡眠に移行するという特徴はナルコレプシーの診断基準にもなっています。
日中の耐え難い眠気や、自分でも気付かないうちに(一瞬の)眠りに落ちているといった症状は、覚醒状態にREM睡眠が挿入してくる状態であり、寝入りばなに悪夢のような状態に襲われる状態や金縛りにあう症状も、REM睡眠への移行のし易さを表していると考えられます。
・情動脱力発作:この症状はナルコレプシーに特徴的です。
驚いた時、笑った時、嬉しくて興奮した時など(サッカーで応援しているチームが点を入れた時、面白いことを言って笑った時、急に名前を呼ばれた時など)、に両膝の力が抜ける、呂律が回りにくくなる、まぶたが開けにくくなる、といった症状です。発作の時間は、数秒間から数分間と短く、発作の後は速やかに自然と回復します。てんかんの場合は、発作時に意識が消失しますが、ナルコレプシーの場合は意識がはっきりとしています。 発作の回数は、個人差がありますが、眠気が強いときに出現しやすい症状です。
笑う、驚くといった情動が、REM睡眠を誘発し発作を起こさせると報告されています。
(下に示した情動脱力発作以外の症状は、ナルコレプシー以外にも、寝不足や居眠り時にみられることがあります)
・睡眠発作:眠気を感じる前に眠りに落ちている、記憶や意識が途切れると感じることもある、眠気は時間帯を問わないことが多い。
・入眠時幻覚:寝入りばなに、(自分以外誰もいない部屋で)誰かが入って来るような気配がする、時には声や大きな音が聞こえるような気がすることもあります。
・睡眠麻痺:寝入りばなに生じる金縛りです。
入眠時幻覚や睡眠麻痺はREM睡眠に関係している症状であると考えられます。
・自動症:眠ったという自覚がないのに、自分の行動を覚えていない。 例えば、身に覚えのない、文字をパソコンで入力している、など。
・夜の睡眠:ナルコレプシーの夜の睡眠は、浅く、夢が多く、途中で目が覚める(中途覚醒)が多いといった特徴があります。ナルコレプシーは日中眠いのが特徴であるはずなのに不思議な感じがしますが、夜間睡眠の質低下は前述したオレキシン機能低下と関係していると考えられます。
・情動脱力発作のないナルコレプシー:情動脱力発作がナルコレプシーの特徴的症状であると説明しましたが、最近では情動脱力発作のない(亜型の)ナルコレプシーが存在することが報告されています。情動脱力発作を伴うナルコレプシーとの臨床上もしくは遺伝子学的な違いについては、現在世界で研究が進められているところです。
【遺伝子】
日本人で情動脱力発作のあるナルコレプシーではHLA-DR15という白血球の遺伝子をもつとされていました。ただし、この遺伝子自体は日本人の1/8が持っているとされ、つまり、この遺伝子を持っていてもナルコレプシーではない人の方が多いということになります。近年では、情動脱力発作を伴うナルコレプシーのほとんど(95%以上)が、白血球の遺伝子型 HLA-DQB1*06:02をもつことが明らかになっています。
【検査】
睡眠障害国際分類におけるナルコレプシーの確定診断には、入眠潜時反復測定検査(MSLT)が必要となっています。 MSLTとは、日中の眠気を客観的に測定するもので、寝付くまでの時間やREM睡眠の出現を観察する、睡眠脳波検査です。脳波検査のできる施設で行ない、8-12時間程度要します。
(また、MSLT検査の前夜に入院し睡眠ポリグラフ検査を行う施設もあります)
情動脱力発作が明確であればナルコレプシーと診断して良いとする診断基準もありますが、(新たな睡眠障害国際分類ICSD3では情動脱力発作だけではナルコレプシーと診断できないと改訂されました)、情動脱力発作を直接観察することや、患者さんの訴えだけで診断を確定するのは困難なことが多いため、当院では原則的にMSLTを施行しています。(MSLTが必要であると判断した場合、原則的に慈恵医大附属病院(本院)で検査をさせていただいております。
また、最新の診断基準(ICSD3)では、脳脊髄液中のオレキシンA濃度が異常低値であることが、ナルコレプシーの中核型の指標であるとされ、ナルコレプシーのタイプ分類に、脳脊髄液中のオレキシン欠乏の有無を用いることになりました。(ただし現在、脳脊髄液中のオレキシンA濃度を測定できる国内の施設は限られています。)
【治療】
薬物療法:現在、ナルコレプシーの治療は薬物による対処療法が中心になっています。 ナルコレプシーの原因について全てが明確になっていないため、治療法(根治療法)の確立にはまだ時間を要すると思われます。十分な睡眠を確保した上で、眠気を覚ますための薬剤を服用し眠気に耐えるというのが現状となっています。 一部の患者さんでは、治療により眠気が軽減する方もいます。
薬剤としては、モダフィニルが現在ナルコレプシー治療の第一選択薬となっています。
情動脱力発作に対しては、SSRIや三環系抗うつ薬に分類される薬剤が、効果的であるとされています。それらの薬剤がREM睡眠を抑制すると考えられているからです。
モダフィニル等で眠気が軽減していても、情動脱力発作が改善していない場合には、それらの薬剤を用いることがあります。また、ナルコレプシーは夜間の睡眠が浅くなると前述しましたが、中途覚醒や睡眠の質の低下が日中の眠気に影響している場合には、睡眠薬を併用することもあります。
睡眠衛生:現在のところ薬物による対処療法が中心となっていると書きましたが、自分でもできることがあるかもしれません。それは、良い睡眠をとることで日中の眠気を少なくすることです。
ナルコレプシーの方の中には、生活のスケジュール上仕方なく、睡眠時間が不足している方がいます。 ナルコレプシーの眠気に加えて、睡眠不足が存在していれば、眠気はさらにひどいものになり、その結果、薬物も効きにくくなり使用する量も増えてしまう可能性があります。 まずは、十分な睡眠時間を確保し、規則正しい生活をしましょう。また、日中に15分程度の短い仮眠も効果的です。眠気が強くなる昼過ぎや夕方に短時間の仮眠をとりましょう。
 特発性過眠症
特発性過眠症
以前よりREM睡眠関連症状(ナルコレプシー様症状)を示さない、過眠症の存在が認められており、その他の過眠症として考えられていたものが、「特発性過眠症」と名付けられました。つまり、病的な眠気を来す疾患で、ナルコレプシーの診断基準に当てはまらないものが、現在の特発性過眠症にあたると考えられます。
特徴は、心身の回復に必要な量以上に睡眠時間が延長し、重度の覚醒困難(睡眠から目覚めにくいこと)を来すことです.
特に、睡眠時間の延長が重要視され睡眠障害国際分類第2版 ISCD-2では、長時間睡眠(10時間以上)を伴う特発性過眠症と、長時間睡眠を伴わない特発性過眠症に分類されています。(新たな、睡眠障害国際分類ICSD3では、長時間睡眠を伴うか否かによる分類は廃止されていますが、長時間睡眠を伴うタイプのものが典型例・中核群であると考えられます)
また、睡眠時間が不足しているために、特発性過眠症に類似した症状を来す方も多くいます. 日中の眠気が続く場合はまず、睡眠時間が不足している可能性を考えて普段より1-2時間多く睡眠をとってみると良いと思います。
【疫学】
25歳前後に発症、性差なし、有病率不明(ナルコレプシーより少ないと報告されています)。
【病因】
ノルエピネフリン、ヒスタミン系の障害との関係が示唆されていますが、明確な病因は不明です。
【症状】
・睡眠時間の延長:長時間睡眠を伴うものでは最低10時間。ナルコレプシーと比較して中途覚醒は少ない。無理に起床させようとすると酩酊状態(意識がはっきりせず、酔ったような状態)になることもある。つまり、ナルコレプシーと比較して、しっかりと長時間眠る、それなのに起床・覚醒しにくいことが特徴です。
・覚醒困難と日中の過眠:20分程度の短時間の仮眠ではかえって眠気が強くなることが多い。自由に仮眠をとれば1時間以上の長時間に渡ることが多く、長時間仮眠をとっても目覚めた時には爽快感がない。はっきりと目がさめるまでに、20分以上要することが多い。
・日中の眠気はあるが、情動脱力発作は認められない。
・自律神経症状(めまい、立ちくらみなど)、頭痛を伴うことが多い
ナルコレプシーと特発性過眠症の鑑別点(睡眠障害国際分類第2版 ISCD-2による)を示します。
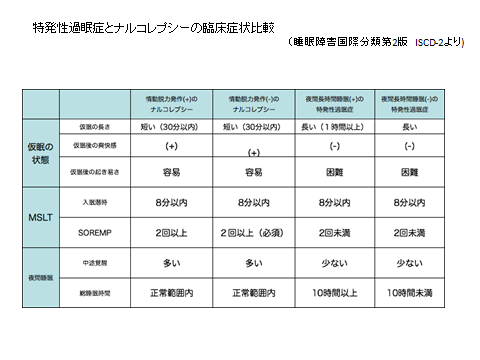
【診断のための検査】
眠気の訴えや臨床症状が、非典型的なナルコレプシーと類似していることも多いため、明確に診断するためにはMSLTが必要となります。
8分以内に眠りに入ることはナルコレプシーと同様ですが、睡眠開始時REM睡眠期は2回未満しか認められないのが特徴です。
【特発性過眠症の診断 ICSD2,3】
特発性過眠症の診断基準(睡眠障害国際分類第2版 ICSD2)を示します。

特発性過眠症の診断基準(睡眠障害国際分類第3版 ICSD3)を示します
ICSD3における特発性過眠症の診断基準(基準A〜Fが満たされること)
A.耐えがたい睡眠欲求や日中に寝込んでしまうことが毎日、少なくとも3ヶ月以上続く
B.情動脱力発作が存在しない
C.標準化された方法に従って実施されたMSLTにおいて、SOREMPが2回未満、もしくは前夜のPSG(睡眠脳波検査)でSOREMPがみられれば、MSLTでSOREMPがみられないこと。
D.下記の少なくとも1つが存在する
1.MSLTにおいて平均睡眠潜時が8分以下
2.24時間PSGモニターにおいて、24時間の総睡眠時間が660分以上(典型的には12-14時間)、あるいは7日以上、時間制限なしで自由に眠らせた際の手首でのアクチグラフ結果を睡眠日誌と対応させて計算した場合、1日平均の総睡眠時間が660分以上
E.睡眠不足症候群の除外(もし必要と判断されれば、夜間就床時間を増やす十分な試行を行い、できれば少なくとも1週間の手首でのアクチグラフ記録で確認することが望ましい)
F.他の原因で過眠症状やMSLT所見をよりよく説明できない
新しい睡眠障害国際分類第3版 ISCD-3では、前述しましたが、長時間睡眠を伴うかどうかによる分類が廃止されました。長時間睡眠を伴う・伴わない、両群間の臨床検査所見に有意な差がなかったということが根拠になっています。
また検査においては、24時間連続睡眠脳波検査(PSG)で総睡眠時間が660分(11時間)以上であること、もしくは、自由に睡眠をとらせ、アクチグラフ(万歩計のような携帯型活動計です。睡眠のおおまかな客観的指標になります)から算出される7日間の平均した1日総睡眠時間が11時間以上であることが、新たな基準として規定されました。患者さんが、長時間の睡眠を日常的に必要としていること(睡眠時間が異常に延長していること)を客観的に確認することが目的です。
【治療】
現時点ではナルコレプシーと同様に原因が明確になっていないため、治療法は確立していません。しかし、ナルコレプシーと同様に十分な睡眠時間を確保し、規則正しい生活をすること、寝起きのリズムを守ること(特に起床の時刻を一定にすること)が基本戦略です.日中の過度の眠気に対しては、薬物を用いることが多いです。また、昼寝は深い睡眠に入り起きにくくなることを防ぐために、20分以内にすることなどの工夫も必要になります。治療により、特発性過眠症の15%程度が寛解するという報告もあります。




